Съдържание
Дискоидният лупус еритематозус или светодиодът е хронично кожно заболяване, което оставя лезии и червени люспи по различни части на тялото. Тъй като е подобно на други медицински състояния, е трудно да се диагностицира; всички подозрения трябва незабавно да бъдат анализирани от лекар, за да започне лечението възможно най-скоро. Ранното лечение на LED е от съществено значение за намаляване на появата на сериозни странични ефекти, като косопад и трайно обезобразяване на кожата. Като цяло, използването на локални кортикостероиди и лекарства против малария - в допълнение към намаляването на излагането на слънце - са най-често срещаните лечения.
Стъпки
Метод 1 от 3: Разпознаване на признаците на дискоиден лупус
Идентифицирайте симптомите на светодиода. Хората с това заболяване ще страдат от лек сърбеж и известна болка; много пациенти обаче не изпитват сърбеж, дискомфорт и други усещания, свързани с наранявания. LED симптомите често се появяват в области на тялото, изложени на слънце, но 50% от тях се намират на скалпа. Лицето и шията също са често срещани места. Физическите симптоми на дискоидния лупус са: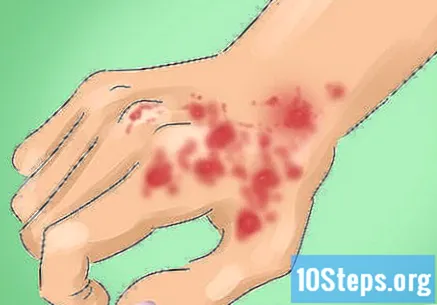
- Дискретни, люспести, еритематозни и леко повдигнати лезии или тромбоцити, над или под шията, във формата на монета и със втвърдена или люспеста кожа.
- Запушени космени фоликули, което води до загуба на коса.
- Промени в цвета на кожата, като обикновено губят пигментация (изсветляват) в центъра и страдат от хиперпигментация (потъмняване) по краищата.
- Рани, които могат бавно да се разширяват, атрофират, зарастват и показват телеангиектазия, разширяване на капилярните съдове под кожата, оставяйки лезиите да изглеждат така, сякаш „излъчват“ от раните.
- Фоточувствителността също е много често срещана.
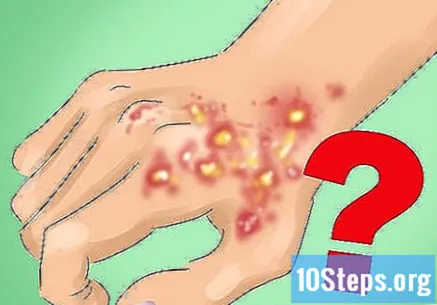
Разберете какви медицински състояния могат да „имитират“ дискоиден лупус. По време на диагностичния процес лекарят ще изключи други проблеми, които приличат на светодиода. Някои от тези, които причиняват кожни лезии, са:- Сифилис.
- Актинична кератоза.
- Усложнения, произтичащи от саркоидоза.
- Лихен планус.
- Плакатен псориазис.
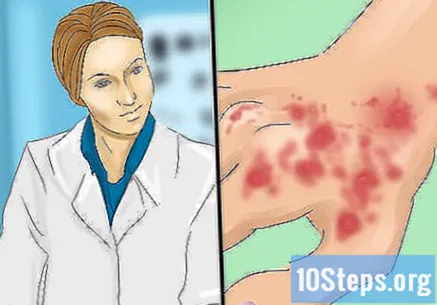
Консултирайте се с лекар възможно най-скоро за диагностика. Когато подозирате светодиод, уговорете среща с имунолог възможно най-скоро. В повечето случаи диагнозата дискоиден лупус еритематозус се основава на клинични находки или това, което лекарят възприема по време на физическия преглед. В определени случаи хистопатологичният преглед може да бъде полезен, за да се изключат други кожни проблеми.- Дискоидният лупус еритематозус може да се появи и като част от системен лупус еритематозус (СЛЕ). Всъщност такова състояние засяга около 25% от хората със СЛЕ и около 10 до 15% от хората със светодиоди ще развият СЛЕ; колкото по-широко разпространен е светодиодът, толкова по-голям е шансът той да съществува едновременно със системен лупус. Лекарят може също така да направи тестове за СЛЕ, като поиска проби от кръв и урина, които трябва да бъдат анализирани в лабораторията.
- Пациентите с дискоиден лупус имат отрицателни или много ниски нива на анти-ядрени антитела и много рядко ще имат анти-RO антитела.
Метод 2 от 3: Отчитане на рисковите фактори

Анализирайте риска от получаване на индуциран от лекарства лупус еритематозус. Такова състояние може да бъде предизвикано от някои лекарства, които причиняват симптоми, подобни на лупус при хора, които нямат СЛЕ. Това е само временно и трябва да изчезне след няколко дни или седмици след спиране на лечението. Говорете незабавно с лекар, ако подозирате, че дадено лекарство предизвиква проявите на лупус. Въпреки че няколко лекарства могат да причинят лупус еритематозус, най-вероятно са трите:- Хидралазин.
- Прокаинамид.
- Изониазид.
Знайте семейната си история. Много пациенти с лупус съобщават, че имат и член на семейството със същото заболяване или друго автоимунно заболяване, като ревматоиден артрит. Ако е възможно, разберете дали някой роднина е страдал от болестта, преди да посетите лекаря. Информацията за фамилната анамнеза е важна за лекаря, за да постави точна диагноза.
Не забравяйте, че лупусът е по-често срещан в някои демографски данни. В допълнение към други рискови фактори, които могат да бъдат взети предвид, полът и етническата принадлежност също пречат на шанса за заразяване с болестта. Това е много по-често при жените, отколкото при мъжете, при афроамериканците и при хората на възраст между 20 и 40 години. Лекарят ще вземе предвид тези фактори, когато се опитва да диагностицира проблема.
Метод 3 от 3: Лечение на дискоиден лупус
Не се излагайте на слънце. Симптомите на LED се влошават, когато пациентът е изложен на слънце или друг вид ултравиолетова светлина, така че е важно да не стоите на открито, когато има слънце. Ограничете излагането на часовете на деня, когато слънчевите лъчи са по-малко интензивни, като например рано сутрин или привечер.
- Използвайте слънцезащитни кремове и дрехи, за да се предпазите от ултравиолетовите лъчи.
- Избягвайте тен и не сядайте близо до прозореца.
- Бъдете много внимателни, когато стоите близо до вода, сняг, пясък и повърхности, които отразяват ултравиолетовите лъчи.
Говорете с лекар за използването на кортикостероидни кремове. Локалните кремове често се използват за лечение на светодиоди; първоначално ще бъде предписана висока доза, която трябва да се прилага два пъти дневно. След това ще бъде предписана „поддържаща” доза. Промяната в дозировката предотвратява негативните странични ефекти на лекарството, като атрофия и червени петна по кожата.
- Инжекциите със стероиди могат също да служат за лечение на рани, които са станали хронични, с втвърдена кожа или които не са реагирали на локални стероиди. Посъветвайте се с Вашия лекар за тази форма на лечение.
Научете повече за пероралните лекарства. Лекарствата за лечение на малария са често срещани в плана за борба със светодиодите, като се използват самостоятелно или заедно с хлорохин, хидроксихлорохин и мепакрин.
- Други лекарства, които могат да се използват - когато лекарствата за малария, локалните кортикостероиди и стероидите, които се прилагат върху лезиите, не работят - са метотрексат, циклоспорин А, такролимус и азатиоприн.
- Дозите на лекарството се определят чрез слабата маса на пациента, намалявайки вероятността от токсичност от лекарствата.
Съвети
- Пазете се от кожни лезии, които се появяват по лицето, главата и шията и които изглежда се влошават при излагане на слънце. Консултирайте се с лекар възможно най-скоро, за да започнете лечение, което може да намали трайното количество косопад или обезобразяване на кожата.
- Пушенето може да влоши проблема.
- Някои лекарства също могат да обострят лупуса. Обсъдете лекарствата с Вашия лекар, докато търсите лечение.
Предупреждения
- До 5% от хората с LED могат да страдат от системен лупус, което има последствия, които излагат живота на пациента на риск, когато атакува специфични телесни системи, като бъбреците и сърцето. Лекарят трябва винаги да наблюдава лечението, докато пациентът трябва да стои далеч от слънцето и да приема лекарствата, както е препоръчано.